대표적인 노인성 질환으로 인구의 고령화로 인하여 골다공증은 전 세계적으로 중요한 보건학적 문제로 대두되고 있다. 우리나라도 고령화가 빨리 진행되고 있는 나라 중 하나로 골다공증 환자 역시 빠른 속도로 증가할 것으로 예상된다. 우리나라 4차 국민건강영양조사에 따르면 50세 이상 여성의 약 35% 정도가 골다공증 환자인 것으로 조사되었으며, 향후 그 수가 더 늘어날 것으로 예상된다. 골다공증이 있는 경우 여러 합병증이 발생할 수 있으며, 이중 가장 심각한 합병증인 고관절 골절이 발생한 경우 대략 사망률이 2.85배 증가하는 것으로 보고되고 있다. 따라서 골다공증 환자를 적극적으로 찾아내고 적절한 치료를 하는 것은 중요하다고 하겠다.
골다공증환자의 증가에 따라 많은 골다공증 치료 약제가 이미 개발되었고, 또한 현재 개발 중이다. 골다공증 환자가 늘어나면서 장기치료에 따른 부작용 문제도 대두되고 있으며 이에 따른 치료지침의 변화에 대한 논의가 현재 진행 중이다. 여기서는 현재 사용 중인 약제를 중심으로 골다공증의 최신 치료 및 약제 부작용의 발견에 따른 치료 지침의 변경과 현재 개발 중이고 향후 시판될 약물에 대해 알아보고자 한다.
약물 치료 지침
미국 골다공증 재단(National Osteoporosis Foundation)의 골다공증 진단 및 치료 지침 2010년 개정판 (4)에 따른 골다공증 치료의 적응증은 다음과 같다.
· A hip or vertebral (clinical or morphometric) fracture
· T-score≤-2.5 at the femoral neck or spine after appropriate evaluation to exclude secondary causes
· Low bone mass (T-score between -1.0 and -2.5 at the femoral neck or spine) and a 10-year probability of a hip fracture ≥3% or a 10-year probability of a major osteoporosis-related fracture ≥20% based on the US-adapted WHO algorithm
이에 따르면 골감소증(-2.5<T-score<-1.0)인 경우 WHO가 제시한 10년 내 골절 위험도를 이용하여 치료를 결정할 것을 권고하고 있다. 그동안 골밀도만으로의 치료 결정에는 한계가 있었기 때문에 2004년 WHO, ASBMR, IOF, ISCD, NOF를 각각 대표하는 20명의 전문가로 구성된 위원회에서 Rotterdam, EVOS/EPOS, CaMos, Rochester, Sheffield, Dubbo, EPIDOS, OFFELY, Kuopio, Hiroshima, Gothenburg I, II 등 12개의 전향적 Cohorts 연구 결과를 분석하여 10년 내 골절 위험도를 평가하는 모델(the World Health Organization(WHO) Fracture Risk Assessment Tool(FRAX))을 개발하였으며, 이는 http://www.shef.ac.uk/FRAX에서 이용 가능하며, 2010년부터는 한국인에 대한 FRAX도 개발되었다(그림 1).
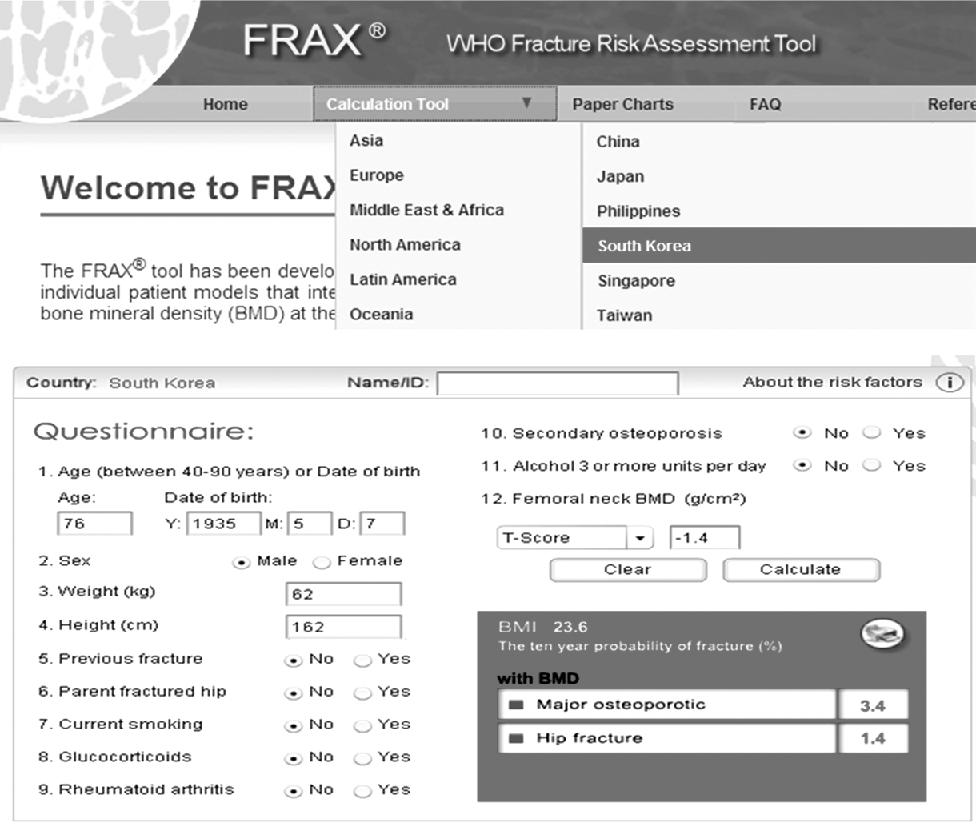
Figure 1. The World Health Organization (WHO) Fracture Risk Assessment Tool (FRAX): South Korea Version (http://www.shef.ac.uk/FRAX).
아울러 대한골대사학회 2008년 골다공증진단 및 치료 지침에 따른 약물치료 지침은 다음과 같다.
1) 대퇴골 혹은 척추 골절
2) 골다공증(T-값 -2.5 이하)
3) 골감소증의 경우
(1) 과거의 기타 골절
(2) 골절의 위험이 증가된 이차성 원인
(3) WHO에서 제시한 10년내 대퇴골 골절 위험도가 3% 이상이거나 주요한 골다공증 골절(척추, 대퇴골, 손목, 상완골 포함) 위험도가 20% 이상인 경우 2011년 10월 개정된 골다공증 치료제의 국내 건강보험인 정 기준은 다음과 같다.
1. 아래와 같은 기준으로 투여시 요양급여를 인정하며, 허가사항 범위 이지만 동 인정기준 이외에 투여하는 경우에는 약값 전액을 환자가 부담토록 함.
-아 래-
· 칼슘 및 Estrogen제제 등의 약제: 골밀도 검사상 T-score가 -1 이하인 경우(T-score≤-1.0)
· 칼시토닌(살카토닌, 엘카토닌), raloxifene제제, 활성형 Vit D3제제 및 bisphosphonate제제 등의 약제(검사결과지 첨부)
가. 투여대상
1) Central bone (요추, 대퇴(Ward's triangle 제외): DXA상 T-score≤-2.5
2) 정량적 전산화 단층 골밀도 검사(QCT): 80 mg/cm3 이하인 경우
3) 상기 1), 2)항 이외: 골밀도 측정시 T-score≤-3.0
나. 투여기간
최대 1년 이내(단, 투여대상 3)항에 해당하는 경우에는 6개월 이내)
※ 투여대상 1), 2)에 해당하는 경우로 투여기간 이후에도 계속적으로 약제의 투여가 필요한 경우(골절이 있거나 steroid 등의 약제를 장기 투여하는 등의 약제를 장기 투여하는 등)는 사례별로 검토하여 급여토록 함.
· 단순 X-ray 상 골다공증성 골절이 확실히 있는 경우를 제외하고는 단순 X-ray는 골다공증 진단에 사용해서는 안 된다.
또한, 2011년 10월 약제 본인부담금 관련 개정된 규정은 다음과 같다.
근거: 본인일부부담금 산정특레에 관한 기준(보건복지부 고시 제2011-86호) 상급종합병원 외래진료 시에는 약국 요양급여비용총액의 50%, 종합병원 외래진료 시에는 40%에 해당하는 금액 을 병적골절이 없는 골다공증(M81)의 경우 본인 부담한다.
현재 승인된 골다공증 약제
▲ 칼슘, 비타민 D
골다공증을 예방하고 치료하기 위해서는 적절한 칼슘과 비타민 D의 섭취가 필요하며 이는 골다공증의 예방과 치료에 사용되는 다른 약제와 함께 기본적으로 투여되어야 한다. 최근 뉴질랜드 연구와 메타분석 연구에서 서양인 폐경여성에서 칼슘 보충제 투여 시 심근 경색의 위험을 높인다는 연구 결과가 있었다. 그러나 위의 두 연구만으로는 증거가 불충분하고 칼슘 보충이 폐경 후 골소실을 감소시킨다는 여러 보고가 있으며, 이 후 발표된 다른 연구에서 심근 경색의 위험을 확인 하지 못하였기 때문에, 골다공증 치료에 있어서 현재 국내에서 칼슘 보충제를 제한할 이유는 없다고 사료된다. 2011년 8월 한국여성건강 및 골다공증재단·대한골다공증학회·대한산부인과 내분비학회 공동주최 Positioning Meeting의 칼슘 및 비타민 D 권고안에 따르면 1일 권장 총 섭취량 칼슘원소(elementary calcium)기준으로 19∼50세는 800∼1,000mg, 50세 이상은 1,000∼1,200mg이며, 최대 흡수를 위해서는 1회 500mg 이하로 분복 한다. 그러나 칼슘을 필요량 이상 섭취를 증가시켜도 더 이상의 이익은 없고, 과도한 칼슘 보충은 신결석의 발생 위험을 증가시킬 수 있으며, 고령이거나 신부전이 있는 경우 과다한 칼슘 섭취로 인해 심근경색 등 심혈관 질환의 위험이 증가할 수도 있으므로 주의해야 한다.
비타민 D의 경우, 우리나라는 전세계적으로 비타민 D결핍이 가장 많은 나라 중의 하나로, 4차 국민건강영양 조사에 따르면 30 ng/mL 기준으로 우리 나라 비타민 D 부족은 남성 86.8%, 여성 93.3%에 이른다. 2011년 8월 한국여성건강 및 골다공증재단·대한골다공증학회·대한산부인과 내분비학회 공동주최 Positioning Meeting의 칼슘 및 비타민 D 권고안 (10)에 따르면 비타민 D 보조제의 1일 권장량은 근골격계에 대한 효과가 입증된 1일 800 IU로 한다. 비타민 D 보충으로 적절 농도를 유지시 낙상위험 감소와 이에 따른 골절 예방 효과가 기대된다. 비타민 D 과다복용시 고칼슘혈증, 고칼슘뇨증, 혈관과 연부조직 석회화, 신결석증이나 신석회화증 등이 발생할 수 있다.
▲ 비스포스포네이트
현재 비스포스포네이트는 가장 널리 처방되는 골다공증 치료의 일차 선택 약제로 파골세포의 기능을 약화시키고 세포사멸을 유도하여 골흡수를 억제한다. 경구 알렌드로 네이트(10 mg daily, 70 mg weekly), 경구 리세드로네이트 (5mg daily, 35 mg weekly, 150 mg monthly), 이반드로네이트(경구 150 mg monthly, 정주 3 mg quarterly), 졸레드로네이트(정주 5 mg yearly)가 미국 및 한국 FDA에서 승인된 비스포스포네이트 약제이며, 파미드로네이트(경구 100mg daily, 정주 30 mg quarterly)는 국내에서 골다공증 치료제로 사용되고 있다. 이들 약제 모두 척추 및 대퇴골의 골밀도의 유의한 증가와 골다공증성 척추 및 비척추 골절을 의미있게 예방한다. 스테로이드유발성 골다공증(steroid-induced osteoporosis)에도 유의한 효과를 보인다. 알렌드로네이트의 경우 일일 1회 활성형 비타민 D 제제와 복합제제, 주 1회 비활성형 비타민 D 제제와 복합제제가 사용 중이며, 리세드로네이트의 경우 주 1회 비활성형 비타민 D 제제와 복합제제가 사용 중이다. 현재 월 1회 이반드로네이트와 비활성형 비타민 D 복합제제가 개발 중이다. 일반적으로 독성이 별로 없으나 경구 투여 시 경도의 소화관 증상이 나타날 수 있다. 따라서 경구 약제는 공복시 약 150ml 이상의 충분한 양의 물과 같이 복용 후 30분∼1시간 동안 공복을 유지하면서 눕지 않도록 한다. 식도염 증상 발생 시 약제의 종류를 바꾸어 보거나, 일시적으로 약물 투여를 중지한 후 증상이 호전되면 재 투약해 볼 수 있다. 또는 주사제제로의 변경도 고려할 수 있다. 또한 대략 20%정도에서 주사제 투여시 급성기 반응에 의한 발열, 근육통 등이 발생하나 아세트아미노펜 정도로 증상의 조절이 가능하다. 경구 투여시에도 드물게 급성기 반응이 나타날 수 있다. 비스포스포네이트는 크레아티닌 청소율이35 mL/min 이하인 경우 사용 금기이다. 비스포네이트 장기 복용 환자가 늘어나면서 장기 복용에 따른 새로운 부작용이 발견되고 있다. 먼저 악골(턱뼈) 괴사의 경우 드물게 자연적으로 발생하기도 하지만 주로 치과 수술 후에 주로 발견이 된다. 미국 구강악안면외과학회 지침에 따르면 현재 또는 과거 비스포스포네이트를 투여받은 환자중 8주이상 노출된 괴사된 뼈가 치료가 되지 않고, 이전에 악골에 방사선 치료를 받지 않았던 경우 진단을 하는 것으로 되어 있다. 95%의 증례들이 다발성 골수종, 유방암 등의 환자가 비스포스포네이트 주사제를 사용하였을 경우 발생하는 것으로 보고되고 있으나, 드물게 경구약제로 인한 증례도 보고가 되고 있다. 미국 구강악안면외과 지침에 따르면 3년 이하로 비스포스포네이트를 복용하고 있는 경우 약제 중단이나 치과수술의 지연은 필요하지 않으나 3년 이상 복용하고 있었던 경우 수술 전 3개월 이상의 비스포스포네이트 중단을 권고하고 있으며 복용 기간이 3년 이하이더라도 스테로이드 제제 복용 중인 경우 역시 3개월 이상의 비스포스포네이트 중단을 권고하고 있다. 주사제의 경우에는 어느 시점에서 치과 수술을 계획해야 하는 지는 아직 밝혀진 바가 없다.
최근 보고가 되고 있는 또 따른 비스포스포네이트 장기 복용에 따른 부작용은 비전형적 대퇴골 골절로 장기간 비스포스포네이트로 인한 골재형성의 과도한 억제로 인한 것으로 생각하고 있다. 아직 명확히 밝혀진 바는 없으나, 드물게 3년 이상 장기 복용자에서 비전형적 대퇴골골절이 보고가 되고 있어 주의를 요한다. 위의 부작용으로 인하여 골다공증약제 선택에 있어서 비스포스포네이트를 현재 일차선택약제로 고려하는 것이 바뀌지는 않으나 장기간 복용환자에서 양측 대퇴 부위의 비전형적인 통증을 지속적으로 호소하는 경우 대퇴골 단순 X선 촬영을 해 보는 것이 필요하다.
비스포스포네이트를 과연 얼마 동안 투여해야 하는 지에 대한 것은 아직 밝혀진 바가 없다. 알렌드로네이트를 10년간 투여한 연구가 있으나, 다른 약제를 장기간 투여한 연구는 아직 없다. 그러나 장기간 사용 시 발생할 수 있는 부작용을 고려하였을 때 환자가 골절의 중간 위험군인 이하인 경우 5년간 치료 후 약제 휴식기를 주는 것을 고려해 볼 수 있다. 약제 휴식기 동안에는 칼슘, 비타민 D 제제를 투여하면서 매년 골밀도 변화를 추적 관찰하며 골밀도의 감소가 관찰되는 경우 재투여를 하도록 한다. 그러나 골절의 고위험군인 경우 골절에 대한 효과를 더 우선하여 5년 이상의 투여를 고려해 볼 수 있으며, 여성호르몬수용체 조절제로의 약제 변경을 고려해 볼 수 있다. 비스포스포네이트 10년 이상 사용에 대한 안정성에 대해서는 아직 밝혀진 바가 없다.
▲ 여성호르몬 요법
Women’s Health initiative (WHI)와 Postmenopausal estrogen/progesterone Interventions (PEPI)를 포함한 많은 연구에서 여성호르몬 보충요법이 골밀도 감소를 막고 골절의 위험도 감소시키는 것으로 보고 되었다. 그러나 WHI 연구에 따르면 여성 호르몬 요법은 전체 사망률과 관상동맥 질환의 위험이 50대 이후 연령이 증가함에 따라 높아지는 경향을 보였다. 50대 여성에서 뇌졸중의 절대 위험 또한 증가를 보였다. 에스트로겐 요법에서는 유방암의 발생위험이 감소하였으나 에스트로겐+프로게스테론 요법에서는 고령의 폐경 후 여성에서 5년 이상 장기간 사용할 경우 유방암 발생 위험을 24% 증가시켰다. 따라서 FDA에서는 골다공증 치료에 있어서 여성 호르몬 요법보다는 다른 치료 방법을 먼저 고려하도록 하였으며, 심한 폐경 관련 증상이 동반될 경우 폐경 초기 여성에 있어서 최소 용량으로 최소 기간 투여하도록 권고하였다. 에스트로겐 단독 치료의 경우 뇌졸중과 혈전색전증의 증가 이외에는 관상동맥질환 및 유방암의 증가는 없으므로 자궁 적출 여성 등의 상황에서는 가능한 에스트로겐 단독요법으로 사용하는 것을 권장한다. 여성호르몬 치료 이후에는 최소 년 1회 진찰과 검사를 통하여 치료 지속여부를 결정해야 한다. 진단이 불명확한 질출혈, 활동성 혈전색전증, 급성 담낭질환, 급성 간질환과 유방암과 자궁내막암 등 에스트로겐 의존성 암에서는 금기이다.
▲ 티볼론
에스트로젠 수용체를 통하여 에스트로젠 유사체의 역할을 하며, 효소 활성화의 변화에 의해 조직 선택성을 나타내어, 유방과 자궁내막 조직은 자극하지 않으면서 폐경 증상의 완화 및 폐경 후 골 소실을 예방하게 된다. 2년간 투여시 요추 골밀도 및 대퇴골 골밀도가 증가 하였으며, 골절의 위험도도 3년간 저용량 (1.25 mg)을 투여한 결과 척추 골절의 상대 위험도가 43%, 비 척추 골절은 26% 감소하였다. 그밖에 안면홍조, 질 건조증 등 폐경 증상의 완화 효과가 있다 (22). 위장관 장애 등의 소화기계 부작용과 어지러움, 우울증, 두통, 편두통 등의 정신 신경계 부작용이 있다. 관절 및 근육통, 가려움증 등이 나타날 수 있으며 지루성 피부, 안면 체모의 증가 등 안드로겐성 부작용이 나타날 수 있다. 금기증은 여성 호르몬 요법과 동일하다.
▲ 여성호르몬 수용체 조절제(Selective estrogen receptor modulator, SERM)
신체의 조직에 따라, 에스트로젠과 동일한 효과를 가진 에스트로젠 작용제로 작용하거나 길항제로 작용할 수 있는 특징을 가진 약제이다. MORE 연구에서 4년간의 랄록시펜(raloxifene) 투여로 새로운 척추골 골절을 30% 감소시켰으나, 고관절과 비 척추골 골절의 위험도는 유의하게 감소시키지 못하였다. 이상 반응으로는 열성 홍조와 하지 동통이 있다. 열성 홍조는 보통 치료 후 처음 수개월 동안 약 1/4에 나타나지만 그 정도는 가볍다. 그러나 가급적 열성 홍조가 나타나는 폐경 초기를 지난 후 그 사용이 권장된다. 정맥 혈전 색전증을 2∼3배 증가시킨다는 보고가 있으며 치명적 뇌졸중의 위험도를 49% 증가시켜 이런 환자들에게는 금기이다. 경구 피임제, 에스트로젠 복용 후 정맥 혈전증의 병력이 있는 경우, 장기간 절대 안정을 요하는 경우, 수술 전후 등도 금기 사항이다. 특히 수술 등 장기간의 부동 상태가 예상되는 경우에는 적어도 3일전에 는 랄록시펜을 중단하여야 하며 보행이 가능할 때까지 투약을 하면 안 된다. 새로운 여성호르몬 수용체 조절제인 바제독시펜(bazedoxifene), 라소폭시펜(lasofoxifene)이 개발중이며, 바제독시펜은 현재 일본에서 시판 중이다. 이 두 약제 모두 새로운 척추골 골절을 유의하게 감소 시켰으며 랄록시펜이 보여주지 못했던 비척추골 골절의 예방에도 일부 효과를 보여 주어 향후 치료 효과가 기대된다.
▲ 칼시토닌
파골세포의 수용체에 결합하여 골 흡수를 억제한다. 칼시토닌은 근육, 피하주사 또는 비강 내 투여가 가능하다.
PROOF 연구에서 칼시토닌은 요추 골절의 위험도를 감소시켰으나 비 척추성 골절에서는 위험도의 감소를 보여주지 못하였다. 칼시토닌은 급성 척추 골절시 동통의 감소에도 이용할 수 있다. 칼시토닌은 비스포스포네이트에 비해 치료 효과가 떨어져 골다공증의 일차 약제는 아니지만 폐경 후 5년이 지난 골다공증 환자, 다수의 약제들을 복용하고 있는 고령의 환자나 골절시 진통효과를 위하여 고려해 볼 수 있다. 부작용으로는 연어 칼시토닌의 비강 분무에 의한 비염 정도가 문제 될 수 있다. 주사제는 안면 홍조, 오심, 구토 등이 발생할 수 있다.
▲ 부갑상선호르몬
1-34형 부갑상선 호르몬은 현재 골다공증 약제 중 유일하게 FDA 승인을 받은 골형성 촉진제이다. 1-84형 부갑상선호르몬은 유럽에서만 승인받아 사용 중이다. 간헐적인 소량의 1-34형 부갑상선 호르몬의 투여는 골흡수의 증가나 고칼슘혈증을 발생시키지 않고 골형성을 촉진시킨다. 21개월의 치료 기간 동안 골밀도의 증가와 더불어 65%의 골절의 위험도를 감소시키는 효과를 보였다. 1-84형 부갑상선 호르몬의 경우도 18개월 투여시 요추 골밀도와 대퇴골 경부 골밀도를 각각 6.9%, 2.5% 증가시키는 효과를 보였다. 또한 부갑상선 호르몬은 글루코코티코이드의 골형성 억제 효과에 대응할 수 있는 가장 효과적인 약제로 글루코코티코이드를 투여 중인 환자들에서 알렌드로네이트에 비해 더 우수한 골밀도 증가 효과를 보였으며 글루코 코티코이드로 인한 골다공증에 대해서 FDA 승인을 받았다. 유의한 이상 반응으로는 기립성 저혈압에 의한 어지러움증과 다리의 통증이 있다. 일부의 환자에서 경미한 고칼슘혈증이 있었으며, 지속시 칼슘투여 용량의 조절이 필요하다. 파제트병, 설명되지 않는 알칼리성 인산분해효소의 증가를 보이는 환자, 소아, 골에 대한 방사선 치료를 받는 환자 등 골육종의 발생 위험이 증가된 경우 등은 금기증이고, 이외에도 골전이암 혹은 골의 악성 종양, 골다공증 이외의 대사성 골질환, 고칼슘혈증이 있는 경우, 임신 혹은 수유 시에도 금기이다. 요관결석을 지닌 경우, 강심제를 복용 중인 경우는 주의를 기울여야 한다. 금기가 없는 경우는 투여기간은 2년 이내로 할 것을 권장하고 있다. 최근 일본에서는 주 1회 형태의 1-34형 부갑상선호르몬제제가 승인되어 사용 중이며, 3상 연구에서 위약군에 비해 새로운 척추골절의 발생을 유의하게 감소시켜 향후 효과가 기대된다.
현재 개발중인 약제들
▲ 데노수맙(Denosumab)
데노수맙은 파골세포의 골흡수 작용에 중요한 작용을 하는 receptor activator of NF-kB ligand (RANKL) 인간 단일클론 항체로 최근 미국과 유럽에서 승인을 받았다. 파골세포의 RANK 수용체에 RANKL이 결합하는 것을 억제하여 파골세포의 분화, 활성, 생존을 억제하고 골흡수율을 감소시킨다. 60mg을 6개월에 한번 피하 주사로 투여 받으며, 데노수맙은 7,868명의 폐경 후 여성을 대상으로 한 FREEDOM 연구에서 위약군에 비해 새로운 척추골절의 위험을 68%, 대퇴골 골절의 위험은 40% 감소시켰다.
데노수맙은 골조직에 침착하지 않아 약물 중단 후 약물의 효과가 사라진다는 점, 소화기계 부작용이 없다는 점, 만성 신질환 환자에서도 사용을 고려해 볼 수 있다는 장점이 있으며 (34), 약물 순응도도 알렌드로네이트에 비해 높은 것으로 알려져 있다. 우리나라에서도 현재 한국인을 대상으로 한 3상 연구가 진행 중이다.
▲ 오다나카티브(Odanacatib)
단백질 분해 효소인 cathepsin K는 파골세포가 골을 분해하는 데 중요한 효소로 이를 억제하여 골흡수 억제효과를 나타낸다. 399명의 폐경 후 여성을 대상으로 한 2상 연구에서 위약군에 비해 요추 골밀도를 5.7%, 총 대퇴골 골밀도를 4.1% 증가시켰다. 현재 전 세계 총 16,000명의 폐경 후 여성이 참여하고 있는 3상 연구가 진행 중이다.
오다나카티브는 비스포스포네이트나 데노수맙과 달리 파골세포의 사멸을 유도하지 않고 파골세포의 기능만을 감소시켜서 골흡수는 억제하면서 골형성은 억제하지 않고 그대로 유지시킬 수 있는 약제로 기존의 골흡수 억제제와 차별이 될 것으로 기대하고 있다.
그 밖에 개발 중인 약제들
골흡수 억제제로 파골세포의 활성에 관여하는 c-src kinase 억제제인 saracatinib이 현재 2상 연구 중이며, 골형성 촉진제로 Calcium sensing receptor의 길항제로 작용하여 칼슘 부족상태와 같은 상태를 유도하여 부갑상선의 일시적인 분비를 유도하는 MK-5442와, 조골세포 분화에 중요한 인자인 Wnt 신호의 억제인자인 sclerostin 의 항체 AMG 785가 2상 연구 중이다.
결 론
인구의 고령화로 인하여 골다공증 환자가 빠른 속도로 증가할 것으로 예상되나, 진단율과 치료율이 이에 미치지 못하며, 심지어 의사들 조차 골다공증을 반드시 치료해야 하는 병으로 인식하지 못하는 경우가 있다. 노령인구에서 골다공증으로 인한 골절의 증가는 향후 사회 경제학적으로 큰 영향을 미칠 것으로 생각된다. 따라서 골다공증 환자를 적극적으로 찾아내고 치료하려는 노력이 필요하다.
최근 칼슘 사용에 대해서 심혈관 질환의 위험성의 증가에 대한 연구가 발표되어 논란이 되었으나 증거가 불충분하다. 골절의 예방효과를 고려하였을 때 칼슘과 비타민 D의 섭취는 골다공증 치료에 있어서 반드시 필요하다. 1990년대 비스포스포네이트가 골다공증의 치료제로 승인을 받은 이후로 골다공증 치료의 일차 약제로 널리 사용되고 있으나, 최근 장기 사용에 따른 악골괴사 및 비전형적 대퇴골 골절의 부작용이 보고가 되고 있다. 비록 이런 부작용이 아주 드물게 보고가 되고 있기는 하지만 5년 이상의 장기 사용자에 있어서는 주의를 요한다. 효과 및 부작용을 개선한 새로운 약제들이 속속 개발 중이며 향후 골다공증 치료에 대한 선택의 폭을 넓혀 줄 것으로 기대된다.
<논문협조 - 대한류마티스학회>

