서울아산병원 내분비외과 정기욱ㆍ홍석준
갑상선여포암(follicular thyroid carcinoma, FTC)은 매우 특별한 생물학적인 성질을 가지고 있는 분화갑상선암의 한 종류이다.
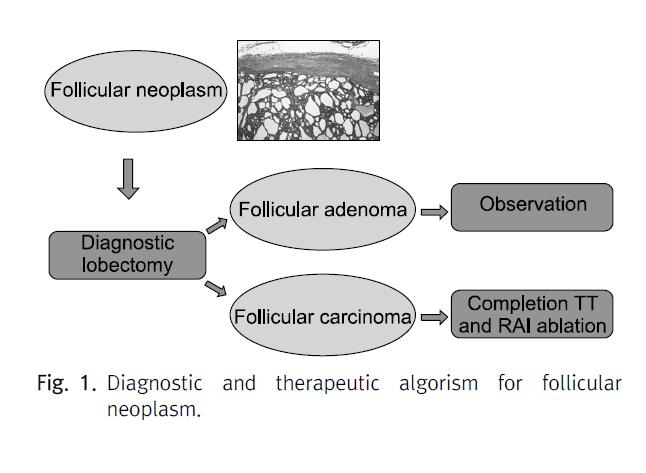
갑상선여포암은 과증식한 여포세포가 미세여포를 형성하고 있는 고형의 종양으로 피막이 없을 수도 있지만 대부분 피막을 형성한다. 갑상선여포암의 병리학적 진단기준은 피막침윤이 있거나 종양 주위혈관침윤 또는 전신전이가 존재하는 경우이며 그러므로 갑상선여포암의 가장 독특한 성질은 수술 후 병리조직 검사 이외의 방법으로는 수술 전에 진단이 불가능하다는 것이다. 따라서 수술 전 조직검사에서 여포성종양(follicular neoplasm)으로 진단되는 경우 15∼30%의 악성의 가능성을 배제할 방법이 없고 악성일 경우 전신전이의 위험성이 있어 Fig. 1과같은 치료 알고리즘을 따르게 된다.
미세침윤성 갑상선여포암(minimally invasive follicular thyroid carcinoma, MIFTC)는 갑상선여포암의 한 아형으로 일반적으로 예후가 매우 좋은 것으로 알려져 있어 추가적인 완결갑상선절제술 없이 진단적인 갑상선반절제술로 진단과 치료가 완결되는 것이 보통이나 최근 MIFTC에서도 전신전이가 일어날 수 있다는 보고가 많다. 이 원고에서는 MIFTC의 정의, 예후 및 전신전이의 위험 인자에 대해 논하고자 한다.
MIFTC의 정의
세계건강기구(World Health Organization, WHO)는 갑상선여포암을 광범위침윤성 갑상선여포암(widely invasive follicular thyroid carcinoma, WIFTC)과 미세침윤성여포암(MIFTC)으로 분류한다.
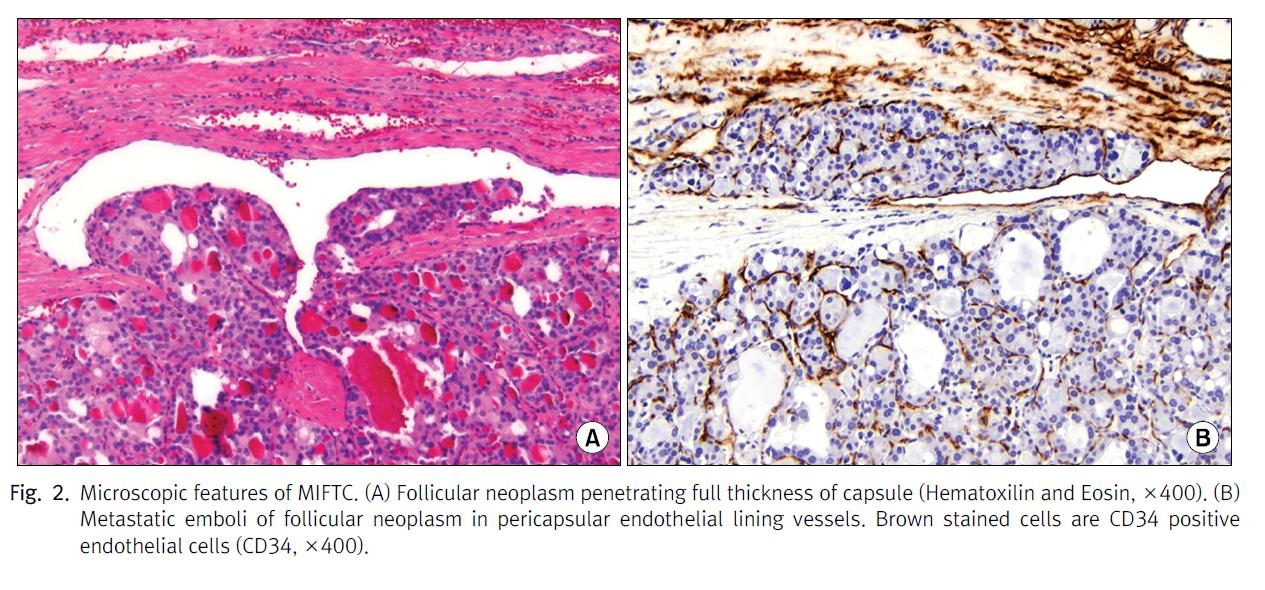
WHO의 분류에 의하면 WIFTC는 주위 조직이나 혈관으로의 광범위한 침윤을 보이는 갑상선여포암으로, 그리고 MIFTC는 피막이 있으면서 종양 주위 또는 피막내의 혈관에 침윤을 보이거나 종양이 피막을 완전히 관통한 여포암이다(Fig. 2). 그러나 이 분류는 지나치게 모호하여 각 기관마다 진단의 혼선을 초래하고 정확한 예후판정을 어렵게 하며 정확한 진료방침 즉 완결갑상선 절제술 후 방사성동위원소치료를 적용할 지 여부를 결정하기 어렵게 만드는 요인이다. 그러므로 여러 연구자들에 의해 정의를 새롭게 해야 한다는 의견이 제시되고 있다. van Heerden 등은 혈관 침윤이 있는 경우는 MIFTC로 볼 수 없다는 의견을 제시하였고 Lang 등도 동일한 의견을 제시하였다. 이러한 정의는 환자의 예후에 따라 정의되는 것이 마땅하며 후에 기술하겠지만 여러 연구에 의하여 타당함이 인정되는 추세이다. 그러나 단순히 혈관 침윤 유무만 가지고는 MIFTC의 생물학적인 성질을 완전히 예측하기는 어렵고 혈관 침윤이나 피막침윤이 다양한 양상으로 나타날 수 있으므로 현재로서는 수술 후 병리보고서에 피막침윤과 혈관침윤의 정도를 상세하게 기술하여 임상의가 판단의 근거로 삼을 수 있게 하는 것이 가장 이상적이라 할 수 있다.
MIFTC를 정의하는데 있어서 또 하나의 병리학적인 문제는 여포성선종(follicular adenoma, FA), 여포성갑상선유두암(follIcular variant papillary thyroid carcinoma, FVPTC) 등의 병리학적 양상이 유사한 다른 질환과의 감별진단이다. Hofman 등은 이러한 여포증식성병변에서 병리의사들 간의 진단일치율이 53%에서 87%에 불과하다고 보고하였고 Kakudo 등도 초기에 FA로 진단받은 갑상선 결절 중 20예에서 재검사 후 MIFTC 또는 경계성 종양으로 진단이 바뀌었다고 보고하였다. 그러므로 기관내부에서 임상의사와 병리의사들 간에 MIFTC의 정의를 명확하게 공유하는 것이 매우 중요하다.
MIFTC의 예후
잘 알려진 바와 같이 MIFTC는 예후가 매우 좋은 암종이다. 전신전이가 거의 없기 때문에 10년 생존율이 95%이상이며 처음의 진단적인 갑상선반절제술 후 추가적인 치료 없이 경과관찰만으로도 충분한 것으로 되어 있다.
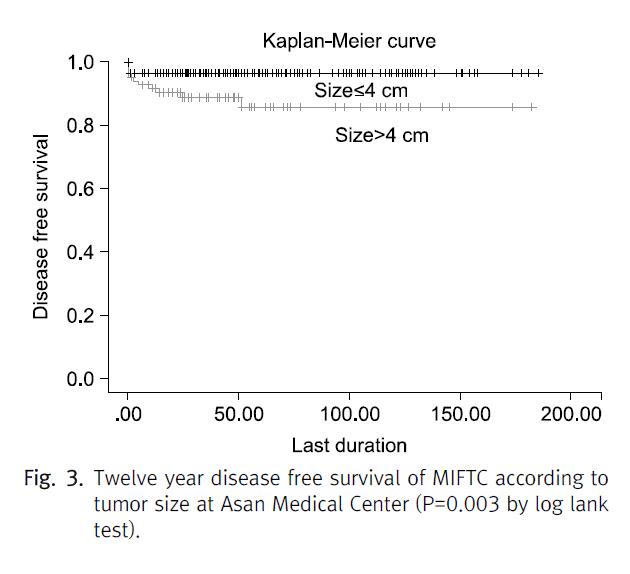
최근 Goffredo 등은 미국의 SEER (Surveillance, Epidemiology, and End Results) data base를 이용하여 MIFTC의 생존율을 추정하였다. 이 연구는 1,200명의 MIFTC와 4,208명의 WIFTC 환자를 대상으로 한 연구로 기존의 연구 중 가장 대규모의 연구이다. 이 연구에서는 1,200명의 MIFTC 환자 중 2명만이 10년 추적 기간 동안 사망하였고 이는 일반인의 추정 사망률과 차이가 없었다. 특이한 점은 진단 후 추가적인 완결 갑상선절제술과 방사성동위원소 치료가 환자의 치료성적에 영향이 없었다는 점이다. 이는 MIFTC에 대한 전통적인 견해를 뒷받침하는 것이다. 그러나 추적기간이 더 긴 다른 연구들에서는 비록 환자군의 수가 적은 단점은 있지만 상반된 결과를 보고하고 있다. O'Neill 등은 113명의 MIFTC 환자를 대상으로 한 연구에서 3년 무병생존율을 81%로 보고하였고 Sugino 등도 251명의 환자를 대상으로 한 연구 에서 20년 무병생존율을 70%로 보고하였다. Ito 등의 연구에서도 10년 무병생존율은 90%에 불과하다. 서울아산병원에서 1995년부터 2009년까지 수술한 353명의 MIFTC환자를 추적해본 결과도 19명에서 재발하여 5.4%의 재발율을 보였고 재발한 환자는 모두 폐나 뼈 등의 전신전이였으며 1명을 제외하고는 모두 크기가 4 cm 이상이었다(Fig. 3. 미발간 연구). 이렇게 연구마다 차이가 나는 이유는 정확히 알 수는 없지만 아마도 기관 마다 MIFTC의 정의가 조금씩 다르기 때문일 것으로 생각되고 또 과거에 진단된 MIFTC 중 상당수는 MIFTC가 아닌 다른 종양일 가능성도 배제할 수 없다. 하지만 MIFTC 중에서도 생물학적 성질이 공격적인 아형이 존재하는 것은 틀림없는 것으로 보이고 앞으로의 연구는 이러한 아형을 구분하여 갑상선전절제술 및 방사성동위원소 치료 등의 보다 적극적인 치료를 적용할 수 있도록 하는 것이 중요할 것이다.
전신전이를 예측할 수 있는 인자
전술한 바와 같이 MIFTC의 치료에 있어서 가장 중요한 핵심은 일차적인 진단적 수술 후 MIFTC로 진단되었을 때 어떤 환자를 단순 추적검사만 하고 어떤 환자는 완결갑상선절제술 및 방사성동위원소치료를 권할 것인가를 결정하는 것이다. 알려진 임상병리학적 인자 중 위험인자로 생각되는 것은 크기와 피막침윤의 정도, 그리고 혈관침윤의 정도이다. Sugino 등)의 연구에 의하면 4cm을 기준으로 더 큰 MIFTC에서 갑상선암 사망율이 유의하게 높으며 이는 크기가 클수록 광범위한 침윤이 일어날 가능성이 높기 때문이다. 피막침윤은 여러 연구에서 위험인자가 아닌 것으로 보고되었는데 이는 광범위한 피막침윤의 경우WIFTC로 분류되기 때문일 것이다. 가능한 임상병리학적 위험인자 중 가장 중요한 것은 혈관침윤이다. 혈관침윤이 있기만 해도 전신전이가 더 많이 일어난다는 보고도 있으며 Ito 등은 혈관침윤에 등급을 부여하여 혈관침윤이 일어난 병소가 4개 초과와 4개 이하인 군을 비교할 때 10년 무병생존율이 각각 80%와 95%로 차이가 나며 다변량분석에서도 갑상선암사망률을 16배 증가시킨다고 보고하였다. 국내의 연구에서도 혈관침윤이 있는 MIFTC의 경우 갑상선암사망률이 6%였던 반면 혈관침윤이 없는 MIFTC는 1%로 유의한 차이를 보였으며 다변량분석에서도 독립적인 예후인자였다. 이러한 연구결과를 토대로 유럽 내분비외과학회에서는 45세 이상, 4cm 이상, 혈관침윤, 림프절 전이, 수술 전 전신전이가 확인된 경우에 MIFTC에서 완결갑상선절제술 및 방사성 동위원소 치료를 권고하고 있다.
분자생물학적인 위험인자에 대한 연구도 점차 시도되고 있는데 Lubitz 등은 DNA microarray를 이용하여 MIFTC 중에서도 생물학적인 성질에 따라 서로 다른 유전자형을 가지고 있음을 보고하였고 Williams 등도 전신전이를 나타낸 FTC에서 NID2, TM7SF2, TRIM2 등의 유전자가 발현이 증가되어 있다고 보고하였다.
두 가지의 연구에서 공통되는 유전자가 없기 때문에 이 연구만을 토대로 분자생물학적 위험인자를 결정할 수는 없지만 최소한 MIFTC에서도 종양에 따라 서로 다른 유전형을 가진다고 추론할 수 있다. 최근 보고된 흥미로운 연구에서는 종양억제 유전자로 알려진 ERβ의 발현이 감소된 FTC에서 더 나쁜 예후를 보인다고 보고하였다. 그 밖에 CITED1, HBME1, MCM2, PTEN 대립유전자 소실 등이 위험인자로 보고되고 있다.
결 론
MIFTC는 전반적으로 예후가 좋으므로 대부분의 경우 진단적 절제술 후 추가적인 치료가 필요 없지만 일부에서 전신전이를 나타내는 공격적인 성향을 보일 수 있으며 알려진 위험인자 중 가장 중요한 것은 크기와 혈관침습이다. 분자생물학적인 위험인자의 발견은 환자의 진단적 절제술 후 추가치료방침을 결정하는데 도움을 줄 수 있을 것이다.
<논문협조- 대한내분비외과>

