제1부. 총론
1. 당뇨병 진단 및 분류

당뇨병의 진단기준
1. 공복혈장혈당
한국인에게서 제2형 당뇨병의 공복혈장포도당 진단기준을 제안하기 위해서는 당뇨병성합병증의 발생을 예측할 수 있는 공복혈장포도당 농도에 대한 연구가 필요하나, 이에 대한 연구는 부족한 실정이다.
대한당뇨병학회 진단소위원회에서는 이전 연구들의 분석(총 6,234명: 연천 2,473명, 목동 774명, 정읍 1,106명, 안산 1,882명 대상, 남자 40.9%)에서 경구당부하 후 2시간 혈당 200 mg/dL에 해당하는 공복혈장포도당 값이 110 mg/dL [ROC (수신기작동특성) 곡선분석]라고 보고하였다. 한국인만 대상으로 제2형 당뇨병의 공복혈장포도당 기준을 확실하게 제시한 연구들은 아직 부족하지만, 2015년 대한당뇨병학회 진료지침에서 제안한 바와 같이 당뇨병 진단기준을 126 mg/dL 이상으로 하고, 정상 공복혈당의 기준도 미국당뇨병학회와 세계당뇨병연맹과 같이 100 mg/dL 미만으로 하는 것이 타당하다.
2. 경구당부하검사
경구당부하검사는 검사방법이 번거롭고 시간이 많이 소요되며, 재현성은 낮고 상대적으로 비싸 일차의료기관에서는 활용도가 낮다. 이러한 이유로 당뇨병 진단에 경구당부하검사를 권하기 어렵다. 그러나 우리나라 당뇨병환자는 서양인에 비해 비비만형이 많고, 인슐린분비능이 상대적으로 낮기 때문에 공복혈장 포도당만으로는 상당수의 당뇨병을 진단하지 못할 수 있다. 이를 해결하기 위해 제2형 당뇨병의 공복혈당 진단기준을 낮추면 진단적 특이도가 낮아지는 문제가 발생한다. 특히 노인의 경우 식후 고혈당 수치만 높은 경우도 적지 않아 공복혈당만으로 진단하면 내당능장애 뿐만 아니라 상당수의 당뇨병도 진단하지 못할 수 있다.
경구당부하검사 방법은 공복과 당부하 후 2시간에 채혈하는 세계보건기구의 제안이 보편적으로 인정되며, 일본당뇨병학회에서는 이에 추가해서 당부하 후 30분과 60분 포도당과 인슐린의 동시측정을 권고하고 있다. 편의성을 고려할 때 공복과 당부하 후 2시간 검사가 적절할 것이나 임신성당뇨병을 포함하여 보다 정확한 검사를 위해 30분, 60분, 90분 등의 추가적인 검사가 필요할 수 있다. 세계보건기구의 권고안에 기초하여 만든 경구당부하검사의 구체적인 방법은 표 1-1과 같다.
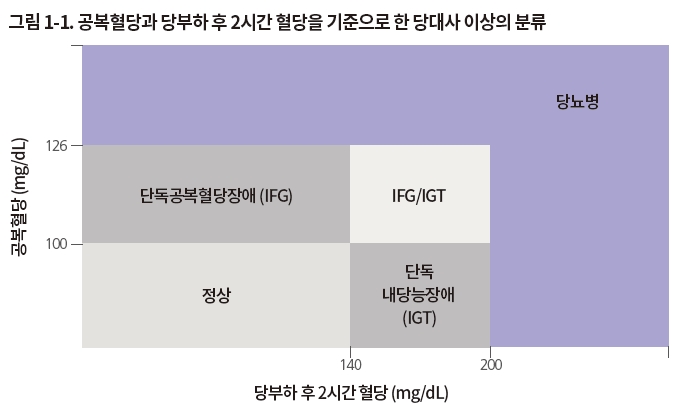
각국의 당뇨병학회나 국제기구는 공복혈당장애가 있는 경우 공통적으로 경구당부하검사를 권고하고 있으나, 구체적인 내용에는 약간의 차이점이 있다. 세계당뇨병연맹에서는 공복혈장포도당이 100-125mg/dL인 경우에 당뇨병 진단을 위해 경구당부하검사를 권고하며, 무작위혈당이 100-199 mg/dL인 경우에는 공복혈당검사를 반복하거나 경구당부하검사를 하도록 권고하고 있다. 각국의 권고안과 한국인 당뇨병의 특성을 고려할 때 경구당부하검사는 공복혈당장애가 있거나, 공복혈장포도당은 정상이나 당뇨병 위험이 높은 군, 공복혈장포도당이 유용한 진단 검사가 되기 어려운 60세 이상, 혈당검사 결과가 모호하거나 산모인 경우, 역학연구의 경우 적극적으로 고려해야 한다. 경구당부하검사는 당뇨병의 고위험군인 내당능장애를 진단하는데도 유용하다. 내당능장애는 공복혈당장애에 비해 많으며, 심혈관질환이나 전체 사망률과의 관련성도 공복혈당장애보다 크다. 또한 내당능장애환자에게서 적절한 중재를 통해 제2형 당뇨병으로의 진행이나 심혈관질환 발병을 예방할 수 있음이 증명되었다. 따라서 경구당부하검사를 통해 당뇨병뿐만 아니라 내당능장애를 진단하는 것도 임상적으로 의미가 크다. 이상을 토대로 한 한국인의 당대사 이상의 분류는 그림 1-1과 같다

3. 당화혈색소(HbA1c, A1C)
당화혈색소는 공복 여부와 상관없이 검사가 가능하고, 혈당상태를 판단하는데 편리하여 널리 사용되며, 공복혈장포도당 및 식후 2시간 혈당과 좋은 상관관계를 보인다. 2009년 국제전문가 위원회(International Expert Committee)는 당화혈색소가 장기적인 혈당조절 상태를 보다 정확히 반영하고, 당뇨병성 합병증의 위험도와 좋은 상관관계를 보이며, 혈당측정보다 안정적이라는 이유를 들어, National Glycohemoglobin Standardization Program (NGSP)에 의해 인증되고 표준화된 방법[Diabetes Control and Complication Trial (DCCT) reference assay]을 사용했을 경우, 당화혈색소 6.5% 이상을 당뇨병의 새로운 진단기준으로 포함시킬 것을 권고하였다. 이후 미국당뇨병학회의 진료지침[3]을 비롯하여 일본 등에서도 진단기준에 포함시켰다.
국내 연구에서도 공복혈장포도당 126 mg/dL 이상만을 당뇨병 진단기준으로 하였을 때 전체 당뇨병 환자의 55.7%만을 진단할 수 있어, 당화혈색소 기준도 함께 고려해야 한다고 보고하였다. 이후 연구에서도 당뇨병 진단기준으로서 공복혈장포도당과 당화혈색소의 일치도가 확인되어, 우리나라에서도 당화혈색소 6.5% 이상을 당뇨병 진단기준으로 하는 것이 적절할 것으로 보이며, 이는 2015년부터 대한당뇨병학회 진료지침에 반영되었다.
당뇨병의 분류 (표 1-2)
1997년 미국당뇨병학회, 1999년 세계보건기구가 치료법에 근거한 인슐린의존 및 비의존 당뇨병 이라는 용어를 제1형 당뇨병과 제2형 당뇨병으로 수정한 이후 현재까지 당뇨병 병형 분류의 큰 차이는 없다. 2002년 Committee of the Japan Diabetes Society의 권고안에서 간질환(간염, 간경화)에서 내당능장애가 흔하게 발생(12-40%)한다는 결과를 바탕으로 기타 당뇨병에 간질환을 추가하였고, 국내에서도 만성간질환에서 당뇨병의 유병률이 15-30%로 증가됨이 보고되어 2011년 진료지침부터 간질환을 추가하였다.
제1형과 제2형 당뇨병의 분류를 위해 자가항체(항GAD항체, 인슐린자가항체, 췌장소도세포자가항체 등), 인슐린, C-펩티드 측정이 도움될 수 있다. 여러 국내연구에서 공복 혈청 C-펩티드가 0.6 ng/mL (0.2 nmol/L) 미만인 경우 제1형 당뇨병으로, 1.0-1.2 ng/mL (0.33-0.4 nmol/L) 이상인 경우 제2형 당뇨병으로 분류하였다.
자가항체가 양성인 경우 면역매개성 제1형 당뇨병 가능성이 높으나, 우리나라 제2형 당뇨병환자에서도 항GAD항체 양성률은 4-25%로 다양하게 보고되는데, 이 환자들에게서는 인슐린치료를 하게 될 가능성이 높은 것으로 알려져 있다. 자가면역기전에 의한 당뇨병 중 급속히 진행하는 제1형 당뇨병과 구분하여 서서히 진행하는 당뇨병을 ‘성인잠복자가면역당뇨병(latent autoimmune diabetes in adults)’이라고 하여 구분한다. 우리나라는 발병 당시 병형 결정이 어려운 비전형적인 당뇨병이 다수 존재한다고 알려져 있다. 진단 시 병형이 뚜렷하지 않은 경우 잠정적으로 분류를 하고, 이후 임상경과, C-펩티드 및 자가항체의 추적관찰을 통해 재평가할 수 있다.
기타 당뇨병의 분류는 다음 표와 같다.


