여성호르몬 치료
1. 약제의 특성
폐경 여성에서 여성호르몬치료(menopausal hormone therapy, MHT)는 폐경후 에스트로겐 결핍으로 인해 발생할 수 있는 자각 증상과 질환을 예방, 치료할 목적으로 시행할 수 있다.
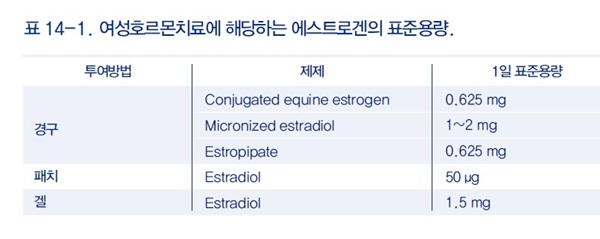
에스트로겐 결핍은 폐경후 골다공증뿐만 아니라 노년 골다공증의 주요 원인이다. 여성호르몬치료는 에스트로겐 단독요법(estrogen therapy, ET)과 에스트로겐-프로게스토겐 병합요법(estrogen-progestogen therapy, EPT) 등 2가지로 분류할 수 있는데 일반적으로 자궁이 없는 여성에서는 ET를 시행하고 자궁이 있는 여성에서는 자궁내막 증식을 예방하기 위하여 EPT를 시행한다. 에스트로겐은 표준용량(표14-1)을 투여하며 경우에 따라 표준용량의 1/2~1/4에 해당하는 저용량요법도 널리 사용된다.
2. 골격계 효과
1) 골밀도
무작위대조연구인 PEPI (Postmenopausal Estrogen Progestin Intervention)의 3년간 추적관찰 결과 위약군에서 요추골밀도와 대퇴골골 밀도가 각각 1.8%, 1.7% 감소한 반면에 여성호르몬치료군에서 요추골밀도와 대퇴골골밀도가 각각 3.5~5.0%, 1.7%로 유의하게 증가하였다. 여성호르몬치료군에서 골밀도는 첫 1년에 대부분 상승하였다. 노인 여성, 골밀도가 낮은 여성, 여성호르몬치료의 과거력이 없는 여성에서 그렇지 않은 경우에 비해 골밀도가 더욱 증가하였다. 메타분석에서도 여성호르몬치료군에서 골밀도가 유의하게 상승했는데 요추, 상완골, 대퇴골에서 첫 1년에 각각 5.4%, 3.0%, 2.5%, 2년째에 각각 6.8%, 4.5%, 4.1% 상승하였다.
2) 골표지자
여성호르몬치료는 모든 골표지자를 유의하게 감소시킨다. 무작위대조 연구인 HOPE (Women’s Health, Osteoporosis, Progestin, Estrogen)연구에서 2년간 저용량 여성호르몬치료군은 소변 NTX 농도와 혈중 OC농도가 각각 55%, 36.6% 감소하였다. 골표지자의 감소는 치료 6개월 이내에 현저했으며 6개월 이후 추가적으로 현저한 감소는 없었다.
3) 골절
메타분석에서 척추골절은 34% 유의하게 감소했으나 비척추골절은 영향이 없었다. WHI 연구에서 EPT의 경우 척추골절과 대퇴골절이 각각 33%, 35% 감소한 반면에 ET의 경우 척추골절과 대퇴골절이 각각 38%, 39% 감소하였다.
3. 비골격계 효과
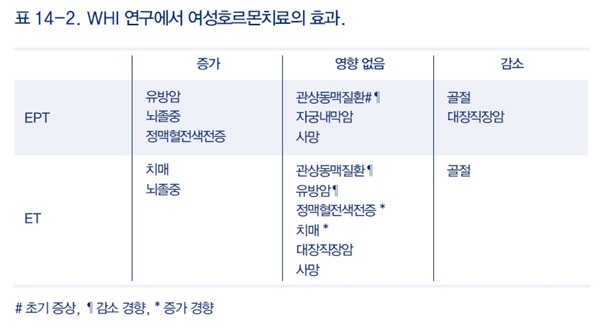
WHI 연구를 연령에 따라 분석한 결과 50대에서 여성호르몬치료는 전체 사망률과 관상동맥질환의 위험을 감소시켰으나 연령이 증가함에 따라 위험도가 증가하는 경향을 보였다. 50대 여성에서 뇌졸중의 절대위험도는 ET의 경우 매년 1만명당 2명이 감소한 반면에 EPT의 경우 5명이 증가하였다. 또한 관상동맥질환과 유방암에 대한 영향은 ET와 EPT 간에 차이가 있었다(표 14-2). 노인 여성에서 EPT의 경우 5년 이상 장기간 사용 시 유방암의 발생위험이 24% 증가했지만 ET의 경우 7년간 사용한 경우 유방암의 발생위험은 감소하는 경향을 보였다. 결론적으로 폐경초기 여성에서 여성호르몬치료는 위험이 높지 않으며, 특히 ET는 이득이 있었다.
4. 이상 반응
에스트로겐에 의해 오심, 부종, 체중증가, 유방통, 편두통, 담즙저류, 담석증, 자궁경부 분비물 증가, 하지경련 등이 발생할 수 있다. 프로게스토겐에 의한 피로감, 여드름, 지루성 피부염, 식욕증가, 체중증가, 질건조증, 유방통, 성욕감퇴, 불쾌감, HDL-콜레스테롤 감소가 생길 수 있다.
EPT의 경우 여성호르몬 투여에 따른 비정기적인 질출혈이 있을 수 있다.
5. 금기증
진단이 불분명한 질출혈, 혈전색전증, 급성 담낭질환, 급성 간질환, 유방암, 자궁내막암 등의 에스트로겐 의존성 암이 있으면 여성호르몬치료를 피해야 한다.
6. 해결할 과제
● 국내 폐경 여성에서 관상동맥질환과 유방암의 발생빈도는 미국인에 비해 상당히 낮으며 대장직장암이 유방암보다 발생률과 사망률이 더 높으므로 국내 여성에서 여성호르몬치료의 위험과 이득에 관한 전향적 연구가 필요하다.
● WHI 연구에서 평균 연령 63세인 고령 여성을 대상으로 하였으므로 대부분의 여성호르몬치료를 시행하는 초기 폐경 여성에서 장기간 여성호르몬치료가 어떠한 영향을 미치는지 연구가 필요하다.
● WHI 연구에 의하면 ET는 유방암과 관상동맥질환의 위험이 증가하지 않으므로 에스트로겐 효과에 악영향을 주지 않는 프로게스토겐의 개발이 필요하다.
7. 결론
WHI 연구 결과 여성호르몬치료는 골절위험을 유의하게 감소시킨다.
비골격계에 대한 영향은 medroxyprogesterone acetate (MPA) 투여 여부에 따라 큰 차이를 나타내며 50대 여성에서 여성호르몬치료가 사망률과 관상동맥질환을 감소시키지만 연령이 증가할수록 위험도가 증가하는 경향을 보인다. 여성호르몬치료에 따른 이득과 위험에 대한 충분한 설명과 논의가 필요하며, 골다공증의 예방과 치료가 필요한 폐경 초기 여성에서 일차치료약제로 여성호르몬치료를 적용할 수 있고 폐경 증상의 호전에도 도움이 된다.
여성호르몬의 투여기간을 제한할 필요는 없으며, 연 1회 진찰과 검사가 필요하고 이 과정을 통해 여성호르몬치료의 지속 여부를 결정하는 것이 바람직하다. 골다공증 골절의 예방만을 위해서는 60세 이상 여성에서 관상동맥질환, 뇌졸중, 정맥혈전색전증, 치매 위험 증가로 인해 표준용량의 여성호르몬치료를 권장하지 않는다. 폐경 여성에서 여성호르몬치료는 환자의 특성에 따라 개별화해야 한다.
티볼론
1. 약제의 특성
티볼론은 STEAR (selective tissue estrogenic activity regulator) 계열 약제로 투여 후 2개의 에스트로겐 대사물(3α-OH metabolite, 3β-OH metabolite)과 프로게스토겐, 안드로겐 대사물인 △4 케토이성체(△4isomer)로 전환된다. 에스트로겐 수용체를 통해 에스트로겐과 유사한 역할을 하며, 효소 활성화의 변화로 조직선택성(tissue selectivity)을 나타내 유방과 자궁내막조직은 자극하지 않으면서 폐경 증상은 완화하고 폐경후 골소실을 예방한다.
2. 골격계 효과
1) 골밀도
표준용량인 1일 2.5 mg을 24개월간 투여 시 요추골밀도와 대퇴골골밀도는 각각 3.6%, 2.5% 증가하였다. 저용량인 1일 1.25 mg 투여 시 요추골밀도와 대퇴골골밀도는 각각 1.9%, 1.1% 증가하였다. 10년간 장기투여 시 요추골밀도와 대퇴골골밀도는 각각 4.8%, 3.7% 증가하였다.
2) 골표지자
표준용량인 1일 2.5 mg 투여 시 6개월 이내에 OC과 NTX 농도가 약 50% 감소하였다.
3) 골절
골다공증이 있는 60~85세 여성에서 티볼론 1.25 mg을 3년간 투여한 LIFT (Long-term Intervention on Fractures with Tibolone) 연구에서 새로운 척추골절과 비척추골절은 각각 45%, 26% 감소하였다.
3. 비골격계 효과
1) 혈관운동성과 삶의 질
폐경 여성에서 안면홍조와 발한 증상에 티볼론 1일 2.5 mg 치료 시작후 4주째부터 증상이 호전되며 치료 12주 이후 최대 효과를 나타낸다. 폐경 여성을 대상으로 티볼론과 저용량 여성호르몬치료를 비교한 TOTAL(Tolerability Trial comparing Activelle with Livial) 연구에서 혈관운동 증상과 질위축에 대해 동등한 치료 효과를 보였다. 기타 수면장애, 기분장애, 유방통, 비뇨생식기계 증상, 성생활에서 긍정적인 효과를 보여 삶의 질 개선에 도움을 준다.
2) 암
위약과 비교한 LIFT 연구에서 유방밀도를 증가시키지 않았으며, 침습적 유방암과 대장암의 위험성을 감소시켰다. 유방암 수술을 받은 환자 가운데 혈관운동증상이 있는 환자를 대상으로 티볼론을 위약과 비교한 LIBERATE (Livial Intervention following Breast Cancer: Efficacy, Recurrence and Tolerability Endpoints) 연구에서 티볼론 투여군은 유방암의 재발이 1.4배 높아 유방암 환자에서 티볼론을 사용하지 않도록 권고하고 있다.
3) 심혈관질환
티볼론과 여성호르몬, 위약을 복용해 심혈관질환의 위험인자 변화를 관찰한 OPAL (Osteoporosis Prevention and Arterial effects of Livial) 연구에서 티볼론 투여군은 HDL-콜레스테롤이 21.7% 감소하였지만 총 콜레스테롤, LDL-콜레스테롤, 중성지방은 각각 9.3%, 1.2%, 10.1% 감소하였다. LIBERATE 연구에서 티볼론은 위약에 비해 정맥혈전증, 관상 동맥질환, 뇌졸중의 발생을 증가시키지 않는 것으로 나타났다.
4. 이상 반응
질출혈, 자궁내막증식증, 자궁내막암의 발생이 보고되었으나 THEBES (Tibolone Histology of the Endometrium and Breast Endpoints Study) 연구에서 자궁내막증식증과 자궁내막암을 유발하지 않는 것으로 나타났다. 기타 위장장애와 어지럼증, 우울증, 두통, 편두통, 관
절통, 근육통, 가려움증 등이 생길 수 있으며 지루성 피부염, 안면체모 증가 등 안드로겐성 부작용이 생길 수 있다.
5. 금기증
금기증은 여성호르몬치료와 동일하다.
6. 결론
티볼론은 에스트로겐, 프로게스테론, 안드로겐의 효능이 있으며 조직 선택적으로 작용하여 안면홍조, 수면장애, 야간발한 등 폐경 증상 완화에 효과적이다. 10년간 추적 결과 골밀도를 증가시키며 3년 연구에서 척추골절과 비척추골절의 위험도를 감소시킨다. 그러나, 뇌졸중의 발생 증가 등을 고려하여 약제의 전반적인 득과 실을 평가해야 한다.


